Reportage im CHdN / Wenn Erschöpfte standhalten: Ärzte und Pfleger wappnen sich für den Corona-Winter

Die Krankenschwester Joëlle in voller Montur – im Corona-Bereich nimmt sie sich den Menschen an, bei denen ein Infektionsverdacht besteht
Sie sind entkräftet, und doch haben sie ihren Kampfwillen nicht verloren: Die Krankenpfleger und Mediziner des CHdN. Mit allen Beschäftigten im Luxemburger Gesundheitssektor sorgen sie dafür, dass das Land trotz der sanitären Krise weiter funktionieren kann. Der Ausnahmezustand ist für sie schon lange zum neuen Alltag geworden – doch auf die kommenden Monate blicken sie mit großer Sorge. Eine Reportage.
Die Patientin hat die Augen geschlossen. Sie liegt rücklings im Bett, den Kopf seitlich gedreht, darunter ein Kissen, das sie stützt. Durch Katheter ist sie an unterschiedliche Geräte angeschlossen, eins davon leitet ihrem Kreislauf überlebenswichtige Medikamente zu. Später wird Gilles Martin, der Leiter der Intensivstation, erzählen, dass schwerkranke Corona-Patienten über eine Infusionspumpe bis zu 18 verschiedene Arzneimittel erhalten. Diese fließen durch dünne Schläuche in eine einzige Kanüle, die in eine Hauptvene eingeführt wird.
Auf dem Monitor werden die Vitalparameter der dunkelhaarigen Frau angezeigt: die Herzrate, der Blutdruck, die Sauerstoffsättigung im Blut und die Körpertemperatur. Ein regelmäßiger Piepton deutet an, dass die Frau im Augenblick stabil ist. Bei einem Intensivpatienten könne sich das innerhalb von Minuten ändern, so Martin. Im schlimmsten Fall – das heißt nach einem plötzlichen Kreislaufstillstand – müsse er reanimiert werden.
Aus dem Hals der komatösen Patientin ragt eine Trachealkanüle. Ihr Einführen erforderte einen chirurgischen Eingriff, bei dem ein Zugang zur Luftröhre freigelegt wurde. Durch die Kanüle wird die Frau invasiv beatmet. Wenn das nicht geschähe, würde die Patientin durch ihre eingeschränkte Lungenfunktion sterben.
Inmitten der Corona-Kampfzone

Im „Centre hospitalier du Nord“ (CHdN) liegen – Stand Freitag, 26. November – zwei Corona-Patienten auf der Intensivstation. Der eine wird seit drei Wochen dort gepflegt, der andere seit einer Woche. In der abgeschotteten Corona-Abteilung der Normalstation liegen noch einmal neun Patienten. Ihnen geht es nicht so schlecht wie den Intensivpatienten, und doch benötigen auch sie oft schon Sauerstoff. Falls ihr Gesundheitszustand kritischer wird, werden sie auf die Intensivstation verlegt. Dort bleiben sie, so Martin, zwischen 20 und 30 Tage. Diejenigen, die nicht überlebten, würden durchschnittlich zehn Tage „in der Réa“, also im „Service de réanimation“ verbringen. Das sagt der Intensivmediziner Tom Manderscheid, der als einer von insgesamt elf Anästhesisten die Schwerkranken auf der Intensivstation betreut.

Genauso wie ihre Berufskollegen andernorts befinden sich die Rettungshelfer, Pfleger und Ärzte des CHdN jetzt schon seit fast zwei Jahren im Zentrum des Sturms. Gemeinsam mit dem restlichen Krankenhauspersonal – von den Putzkräften bis zum Management – bilden sie einen wichtigen Bestandteil des engmaschigen sanitären Netzes, das unsere Gesellschaft durch die Corona-Krise trägt. „Es ist ein Verschleiß von uns“, sagt Nuno Domingues Oliveira, Leiter der separaten Corona-Abteilung. Vor der nächsten Zukunft hätte das Pflegepersonal „Respekt“ – nicht zuletzt wegen des aktuell niedrigen Personalschlüssels auf der Station. „Wir sind müde, wir sind platt, es ist anstrengend – die Menschen sind anstrengend, die Diskussionen rund um die Impfung sind anstrengend“, erzählt auch Krankenschwester Claudine bei einem Gespräch, das wortwörtlich zwischen Tür und Angel stattfindet – im Eingang des verglasten Sekretariats unten in der Notaufnahme.
Die Diskussionen rund um die Impfung sind anstrengendKrankenschwester
Müde. Ein Wort, das an dem Tag immer wieder fällt, und auf das oft ein „Aber“ folgt. Aber die Mannschaft, die sich unter anderem um den Corona-Bereich kümmere, sei an der Krise gewachsen, betont Claudine. Aber die Teams seien mittlerweile routiniert und hätten aufgrund der Impfung nicht mehr solche Angst vor einer Ansteckung, sagt Paul Wirtgen, ärztlicher Direktor des Krankenhauses. Aber die Stimmung sei durch die Bank gut, denn den Job mache man hauptsächlich aus Überzeugung, erzählt Feuerwehrmann Joost Kantstein, der mit seinen Arbeitskameraden des Großherzoglichen Feuerwehr- und Rettungskorps (CGDIS) Krankenhaustransporte durchführt und gerade einen Patienten ins CHdN gebracht hat. Die Augen der Redner, die über der eng anliegenden Gesichtsmaske hervorblicken, wirken mithin trübe.
Vor den Lebensrettern liegen harte Wochen. Die vierte Welle braust über Europa hinweg, besonders betroffen sind Belgien und Deutschland. Frankreich und Luxemburg könnten nachziehen. Das Krankenhauspersonal bereitet sich geistig auf das vor, was ein erneuter Infektionspeak für sie bedeutet: eine Umorganisation der Arbeitsabläufe, die Ausweitung der Covid-Station, das Zurückfahren anderer Aktivitäten. Mehr Stress, ein größeres Arbeitspensum, eine akutere körperliche und geistige Belastung. In der Woche des 15. Novembers habe das CHdN schon Operationen absagen müssen, sagt Antonio Andrade, der als „Cadre intermédiaire“ die Pflegeabteilung mit leitet. Diese Woche sei das nicht nötig gewesen, weil weniger Corona-Patienten eingeliefert worden seien, erzählt Wirtgen. Es reiche im Augenblick „gerade so“, aber die Aufrechterhaltung des Normalbetriebs stehe auf der Kippe. „Wir sind an dem Punkt angelangt“, fasst der Direktor die aktuelle Lage zusammen.
Auf anstrengende Monate gefasst
Dass sich die Situation noch verschärfen und sich die Intensivstationen des Landes, derer es insgesamt vier gibt, füllen werden, ist für Manderscheid so sicher „wie das Amen in der Kirche“. Wenn sich in Luxemburg 1.400 Menschen pro Woche ansteckten, könnte man davon ausgehen, dass davon zehn Menschen so schwer erkrankten, dass sie eingeliefert und auf der Intensivstation versorgt werden müssten. Wenn das Infektionsgeschehen drei oder vier Wochen lang auf diesem hohen Niveau verlaufe, seien die Intensivstationen voll. „Wir sind beängstigt, wenn wir die aktuellen Zahlen sehen“, sagt Manderscheid. Denn in letzter Konsequenz könne es bei so vielen Kranken knapp werden, jeden Patienten korrekt zu behandeln.

„Es wird kein schöner Winter“, legt er nach. Besonders schwerwiegend sei die Tatsache, dass es nach wie vor wenige Medikamente gebe, die direkt gegen eine Covid-Erkrankung helfen würden. Die Therapie auf der Intensivstation würde eher auf die Behandlung der Symptome abzielen. „Die Menschen müssen an sich von selbst wieder gesund werden“, sagt Manderscheid. Deswegen sei es wichtig, zu vermeiden, dass sie überhaupt hospitalisiert werden müssten. Internationalen Daten zufolge seien 20 Prozent der schwer erkrankten Covid-Patienten geimpft, 80 Prozent seien nicht geimpft.
Für die Impfung sprechen sich an dem Tag ausnahmslos alle befragten Mitarbeiter der medizinischen Einrichtung aus. „Ohne Impfung bekommen wir die Pandemie gar nicht in den Griff“, sagt Martin. Von den Kranken auf der Intensivstation schafften es 30 bis 35 Prozent nicht. „Man muss davon ausgehen, dass jeder dritte Patient, der hier hereinkommt, stirbt“, erklärt der erfahrene Intensivpfleger. „Das ist wirklich enorm – und deswegen auch sehr belastend.“
Man muss davon ausgehen, dass jeder dritte Patient, der hier hereinkommt, stirbtLeiter der Intensivstation
Der Stationsleiter erklärt, wie der „Service de réanimation“ überhaupt aufgebaut ist. Auf dem rechten Gang der U-förmigen Station befinden sich sechs, auf der linken Seite vier Einzelzimmer. Auf dem querliegenden Gang, der die Brücke zwischen den beiden anderen bildet, liegen noch einmal drei Doppelzimmer. Dort werden zum Beispiel Schlaganfall-Patienten oder internistische Patienten behandelt. Mit 16 Patienten ist die „Réa“ also ausgelastet. „Als hier sechs Covid-Patienten lagen, haben wir Alarm geschlagen, weil wir in dem Moment nur noch zehn Betten übrig hatten für alles andere, was anfiel“, sagt Martin.
Man müsse sich vor Augen halten, dass von Schwerverletzten bis hin zu Menschen, die eine schwerwiegende Operation hinter sich hätten, alle auf eine intensive medizinische Betreuung angewiesen seien. „Kein Krankenhaus kann laufen ohne eine Intensivstation, die funktionsfähig ist – sie ist deswegen der Kernpunkt unseres Gesundheitssystems“, unterstreicht Martin. Wenn die Kapazitäten der Intensivstation ausgeschöpft seien, müsse der OP seine Tätigkeit runterfahren oder gar stoppen und medizinisches Personal auf die Intensivstation schicken. Dieses sei nämlich das Erste, das bei der Versorgung der gesundheitlich instabilen Patienten helfen könne.
Vom Rücken auf den Bauch
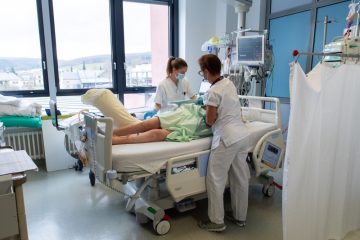
Martin hebt hervor, wie anspruchsvoll die Arbeit im „Service de réanimation“ ist. Durch ihren instabilen, lebensbedrohlichen Zustand erforderten Covid-Patienten eine engmaschige Überwachung und intensive Pflege rund um die Uhr. Neben der medizinischen Betreuung würde das Personal ebenfalls Sorge tragen für die psychische Betreuung der Patienten und Angehörigen.
Auch müssten die Pfleger die Maschinen überwachen, die mitunter alle Körperfunktionen der Patienten übernähmen. Durch eine Magensonde – einem dünnen Schlauch, der durch die Nase eingeführt wird und bis in den Magen reicht – werden dem Behandelten die nötigen Nährstoffe zugeführt. Das Beatmungsgerät übernimmt bei Bedarf die Lungen- und der Dialyseapparat die Nierenfunktion. Außerdem würden die Pfleger immer wieder den Mund, die Nase und die Augen reinigen, sie befeuchten, sowie die Zähne putzen.
Corona-Patienten müssten überdies immer wieder in eine Bauchlage gebracht werden, in der sie dann mindestens 16 Stunden verbringen müssten. So würden die hinteren Teile der Lunge belüftet werden. Zentral sei auch, die Patienten – ob bei Bewusstsein oder nicht – immer wieder zu bewegen und sie in einen Stuhl zu setzen. Diese Maßnahme beuge der Bildung von Belüftungsstörungen, sogenannter Atelektasen, vor. „Was die Medikamente und das Material anbelangt, kostet ein Corona-Patient pro Tag ungefähr 600 Euro“, sagt Martin. Noch gar nicht mit inbegriffen in diese Rechnung seien die Personal- und Diagnostikkosten.
Die Welle kommt angerollt
„Weil die Intensivstation so wichtig für unser Gesundheitssystem ist, reagiert auch die Politik, wenn wir hier eine Warnung ausgeben“, sagt Martin. „Doch leider drückt sie nicht schnell genug auf die Bremse.“ Die Worte des Stationsleiters klingen ähnlich wie die von Claudine: „Wir schauen uns die Pressekonferenzen an und versuchen den roten Faden, nach dem wir verzweifelt suchen, wiederzuerkennen – doch es ist keiner da“, sagt die Krankenschwester. Der Weihnachtsmarkt werde eröffnet und eine Schleife durchgeschnitten, dabei sei das Krankenhaus gesättigt.

Claudine erklärt, welche besonderen Herausforderungen die Pandemie in diesem Winter an die Menschen an vorderster Front stellt: Zurzeit grassierten sehr viele Erkältungen und Magen-Darm-Grippen. Das mache die „Triage“ der Patienten sehr schwer. Wen schicke man nun in den Covid-Bereich, in dem die Verdachtsfälle getestet würden? „Man möchte den Patienten ja nicht noch kränker machen“, sagt Claudine. „Es ist auch ganz einfach so, dass sich die Covid-Symptomatik mittlerweile geändert hat.“ Das erschwere eine Identifizierung zusätzlich.
Im Gegensatz zum vergangenen Jahr müsse Corona neben allen anderen Not- und Krankheitsfällen gestemmt werden, berichtet die Pflegerin. Denn da sich die Menschen wieder mehr bewegten und sich untereinander sähen, würden sie sich auch wieder viel eher verletzen oder mit einem Erreger infizieren. Durch die „Panoplie an Krankheiten“ sei auch unter den Pflegern die Angst vor einem krankheitsbedingten Ausfall groß. Dazu komme das ausgeprägte Unbehagen, was die hohen Infektionszahlen angeht. „Solche Bilder wie aus Belgien oder Deutschland kennt man sonst nicht“, sagt die Krankenschwester. „Die USA haben eine Reisewarnung für uns herausgegeben – und die ganze Welt schaut derzeit nach Zentraleuropa.“ Das sei neu.
Von Pritschen und Christbaumkugeln
Im angrenzenden Corona-Bereich – eine umfunktionierte Krankenwagen-Garage – treffen wir schließlich auf Krankenschwester Joëlle. Sie trägt einen weißen Schutzanzug inklusive Kapuze, Plastikhandschuhe, die sie bis zur Mitte ihrer Unterarme hochgezogen hat, eine FFP2-Maske und ein transparentes Visier. Joëlle muss sich um die Menschen kümmern, bei denen ein Covid-Verdacht besteht, unter anderem führt sie PCR-Tests durch. Da die Maschine nur vier Tests zur gleichen Zeit auswerte, müssten die Menschen manchmal länger auf ihr Resultat warten, erzählt die Krankenschwester. Und auch sie selbst muss sich oft in Geduld üben: Sobald sie ihre Schutzkleidung übergestreift hat, darf sie weder zur Toilette gehen noch essen oder trinken – und das bis zum Ende ihrer Schicht. „Irgendwann bekommt man Kopfschmerzen“, sagt Joëlle. Trotzdem mache ihr der Acht-Stunden-Arbeitstag in Spezialkleidung nichts aus.
Anderes gelte für den Umgang mit Impfverweigerern oder Corona-Leugnern. Vor kurzem erst hätte ein Kollege von ihr mit einem Mann zu tun gehabt, der trotz eines positiven PCR-Tests und einem entsprechenden Scannerbild steif und fest behauptete, er sei nicht krank. „Die meisten sagen aber einfach, dass sie Angst vor der Impfung hätten“, schildert die Krankenschwester, die gerade erst geboostert wurde. „Dann denke ich mir: Ist mein Leben denn weniger wert als deines? Denn von mir wird erwartet, dass ich mich impfen lasse.“
Joëlle stößt die Tür zum Corona-Bereich weiter auf. Im Inneren der ehemaligen Garage stehen Abfalleimer, Stühle, Pritschen, ein paar Vorhänge auf Rollen und einen Sichtschutz aus festem Material. An den Haken an dem oberen Ende des Gestells hängen einzelne Christbaumkugeln. Diese hat Joëlle am Morgen erst aufgehängt. „Ich habe eigentlich gedacht, ich könnte die Weihnachtsdeko vom letzten Jahr wegwerfen.“ Die Kugeln hätten deswegen schon in einer Abfalltüte gesteckt – nun aber habe sie den Weihnachtsbaumschmuck wieder herausnehmen können. „Ich war auch vergangenes Weihnachten hier“, erzählt die Krankenschwester und zuckt mit den Schultern. Sehen kann man es nicht, aber wohl hören: das etwas wehmütige Lächeln hinter dem weißen Oval der Schutzmaske.
- „und zerbröselt in vierzig stückchen illusion“: Tom Webers Lyrikband „fluides herz“ erzählt von Zerfall und Neubeginn - 19. Dezember 2022.
- Wir müssen die Lyrik befreien: Warum die Dichtung trotz ihrer Präsenz in den Medien ein Image-Problem hat – und wie sich das ändern kann - 27. November 2022.
- Mehr Akzeptanz fürs Kinderwunschlosglück: „Nichtmuttersein“ von Nadine Pungs - 4. September 2022.



 Headlines
Headlines









 Umfrage
Umfrage
 Facebook
Facebook  Twitter
Twitter  Instagram
Instagram  LinkedIn
LinkedIn
Bei 10 Leit ob der Intensiv erschöpft. Ma do leeft awer eppes komplett schief. Mir hun 635000 Leit am Land. Eis Kranke Wiesen as ze dout gespuert gin dovir sin elo déi Gesond Leit Schold.
Dës Regierung gehéiert of gesaat.
T Personal an de Kliniken deet mer Leed.
FRAGE :Was ist wichtiger , Medikamente zum Heilen oder Impfungen zum Vorbeugen ? (Auf Medikamenten ist nicht viel zu verdienen !)
ANTWORT ; Impfen !
@Sauer. Sie waren bestimmt noch nie auf einer Intensivstation.
Das mit dem Sparen am System begann schon vor mindestens 10 Jahren, bitte nachschauen wer damals am Ruder war.
Wieviel würden Sie beitragen wenn Sie mal 1 Tag auf eine Intensivstation müssten, 100 € oder vielleicht 600 € wie in einem 5 Sterne Hotel, inklusive Frühstück?
Bitte lasst euch impfen. Hatte gute Bekannte die damals, ohne Impfstoff, keine Chance gehabt haben.
Aerzte und pfleger beklagen sich ueber zu viele kranke.
Das ist doch irgendwie seltsam…rechtsanwaelte oder richter hoert man selten klagen ueber zuviel prozesswillige kunden.
Lehrer manchmal schon ueber zuviele schueler.
Woran das liegen mag?